مدت زمان مورد نیاز برای بهبودی و درمان زخمها در پای افراد دیابتی افزایش پیدا میکند. این موضوع میتواند خطر ابتلا به عفونتها و سایر عوارض جانبی را افزایش دهد. در این شرایط، افرادی که دیابت خود را کنترل میکنند، میتوانند روند درمان زخمها را سریعتر کنند و احتمال ابتلا به عفونتهای شدید را کاهش دهند.
طبق آمار مرکز کنترل بیماری (CDC) آمریکا، حدود 30.3 میلیون نفر در ایالات متحده به یکی از انواع دیابت مبتلا هستند و بسیاری از این افراد عوارض ناشی از عفونت زخمها را تجربه کردهاند. به همین دلیل ما در این مقاله به بررسی اثرات دیابت بر درمان زخمها و راه های کاهش عوارض ناشی از طولانی شدن درمان زخم ها میپردازیم.
دیابت و درمان زخمها
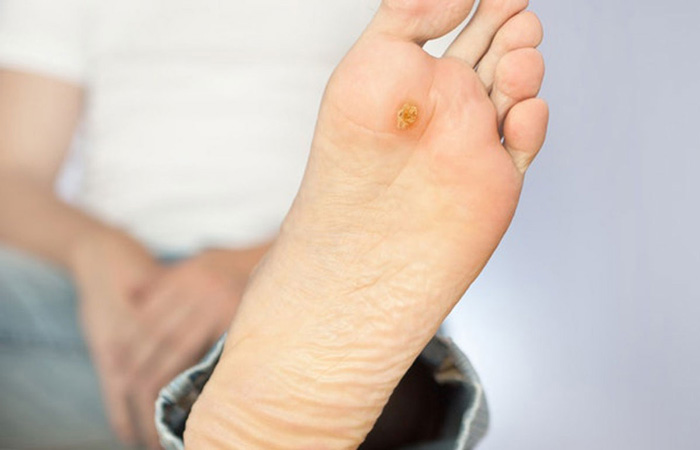
زخم، بریدگی و سوختگیهای کوچک تجربیات دردآور اما غیر قابل اجتناب زندگی ما هستند. با این حال، این آسیبهای کوچک میتوانند منجر به مشکلات جدی برای سلامت افراد مبتلا به دیابت شوند.
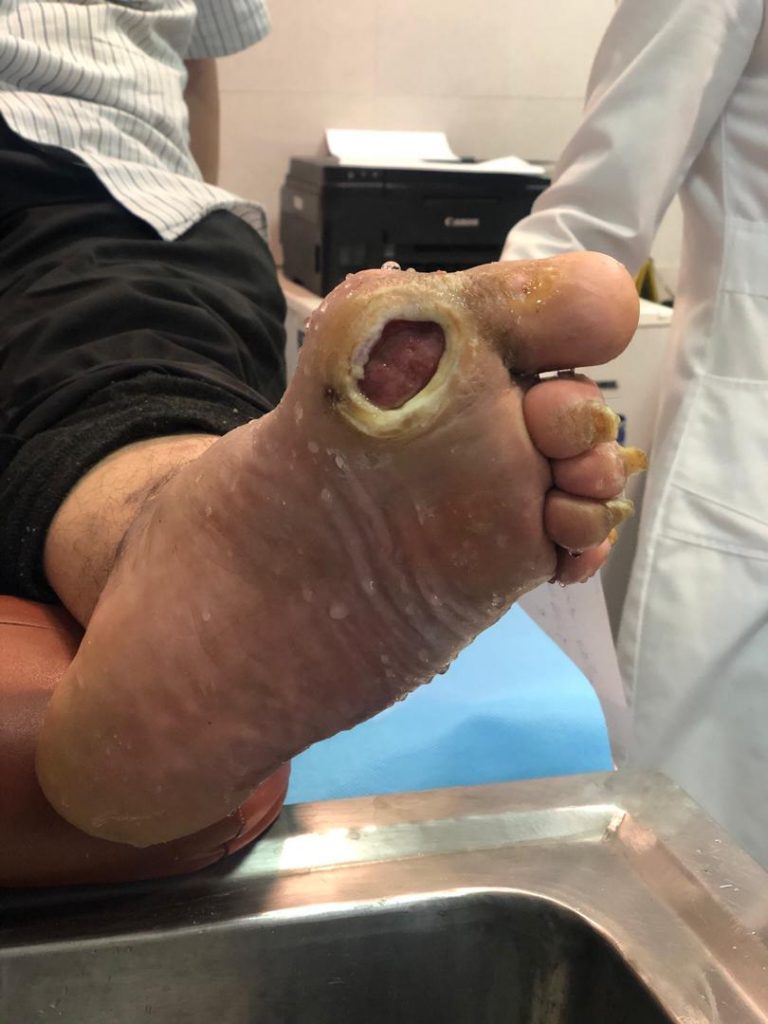
در بسیاری از مبتلایان به دیابت زخمها با سرعت کمتری بهبود پیدا میکنند، به خوبی درمان نمیشوند یا هرگز درمان نمیشوند. در مواردی نیز ممکن است در محل زخمها عفونتهایی ایجاد شوند.
این عفونتها میتوانند در بافت نرم و استخوان نزدیک به محل زخم یا سایر بخشهای بدن گسترش پیدا کنند. در برخی از موارد، اگر مراقبت اورژانسی و سریع انجام نشود، این عفونتها میتوانند سلامتی بیمار را تهدید کنند و حتی ممکن است که کشنده باشند.
حتی زمانی که عفونتی در زخم ایجاد نمیشود، سرعت پایین بهبودی زخم میتواند بر سلامت کلی فرد و کیفیت زندگی او تأثیر منفی بگذارد. در مراحل پیشرفته، قطع یا آسیب دیدگی در پاها میتواند باعث بروز مشکل در راه رفتن شود یا حتی ورزش را به فعالیتی دردناک تبدیل کند.
به همین دلیل افرادی که به دیابت مبتلا هستند، باید قند خون خود را تحت کنترل نگه دارند تا خطرهای مربوط به کند شدن روند درمان زخمها، از جمله زخمهای پا و عوارض آنها را کاهش دهند. بر اساس مقالهای که در مجله American Journal of Managed Care (AMJC) چاپ شده است، روزانه 230 قطع عضو به دلیل دیابت در ایالات متحده صورت میگیرد.
دلایل عدم بهبود زخمهای بیماران دیابتی
یک تحقیق در سال 2013 مشخص کرد که ارتباط کاملاً روشنی بین قند خون و درمان زخمها وجود دارد. این تحقیق نشان داده افرادی که تحت عمل جراحی برای زخمهای مزمن دیابتی قرار گرفتهاند، در صورت کنترل درست قند خون، با احتمال بالاتری به طور کامل بهبود پیدا میکنند.
در واقع، دیابت باعث اختلال در تولید یا حساسیت بدن به انسولین میشود. انسولین هورمونی است که به سلولها اجازه میدهد تا برای تأمین انرژی خود گلوکز را از خون جدا کرده و از آن استفاده کنند. بروز اختلال در انسولین، در مدیریت سطح قند خون اشکال ایجاد میکند.
در نبود انسولین، سلولها گلوگز را از خون دریافت نمیکنند و سطح قند خون بالا میرود. هنگامی که سطح قند خون دائماً بالا باقی بماند، عملکرد گلبولهای سفید خون مختل میشود. همانطور که می دانید گلبولهای سفید در سیستم ایمنی بدن نقش اساسی دارند. هنگامی که گلبولهای سفید عملکرد درستی نداشته باشند، بدن توانایی مبارزه با باکتریها و بستن زخمها را نخواهد داشت.
از طرفی افراد مبتلا به دیابت کنترل نشده ممکن است دچار مشکلاتی در گردش خون خود شوند. با کاهش سرعت گردش خون، خون آهستهتر حرکت میکند و این موضوع سبب میشود بدن برای انتقال مواد مغذی و ضروری به زخمها نیز دچار مشکل شود. در نتیجه سرعت درمان زخمها کاهش پیدا میکند و حتی ممکن است به هیچ وجه بهبود نیابند.
دیابت همچنین میتواند باعث نوروپاتی (آسیب عصبی) شود که این موضوع نیز میتواند بر روند درمان زخمها تأثیر بگذارد. درواقع دیابت یا قند خون کنترل نشده میتواند با آسیب به اعصاب حسی، دریافت اطلاعات حسی را در یک ناحیه از بدن متوقف کند. این موضوع به این معناست که مبتلایان به دیابت ممکن است اصلاً متوجه نشوند که آسیبی به پا یا قسمتی از بدن وارد شده است و آن را حس نکنند. ترکیب کند شدن روند درمان زخمها و بی حسی حاصل از دیابت، به طور قابل توجهی خطر ابتلا به عفونت را افزایش میدهد.
به همین دلیل خطر ابتلا به عفونتهای باکتریایی در زخمهای افراد مبتلا به دیابت نوع 1 و 2 افزایش پیدا میکند.
عواملی که ممکن است خطر بروز عفونتهای باکتریایی در افراد دیابتی را افزایش دهد:
- اختلال در عرق کردن
- پوست خشک و ترک خورده
- عفونتهای ناخن پا
- ناهنجاریهای پا مانند پای شارکو (Charcot’s foot)
راههای دیگری که دیابت ممکن است از طریق آنها بر درمان زخمها تأثیر بگذارد:
- کاهش تولید هورمونهای رشد و ترمیم
- کاهش تولید و ترمیم عروق خونی
- ضعیف شدن سد پوستی
- کاهش تولید کلاژن
عوارض زخمهای دیابتی
افرادی که کند شدن روند درمان زخمها را به دلیل تأثیر دیابت بر روی اعصاب و رگهای خونی تجربه میکنند، ممکن است با عوارض دیگری نیز روبه رو شوند. این عوارض ممکن است شامل بیماریهای قلبی، بیماری کلیوی و مشکلات چشمی باشند.
اگر یک زخم درمان نشده آلوده شود، ممکن است عفونت حاصل از آن به صورت محلی در استخوانهای اطراف زخم پخش شود. پزشکان به این عارضه osteomyelitis (التهاب و عفونت موضعی و مخرب استخوان) می گویند.
اگر عفونت در زخم ایجاد شود و مورد درمان قرار نگیرد، میتواند به قانقاریا (مرگ و عفونت بافتها بر اثر نرسیدن خون) منجر شود. قانقاریا (gangrene) یکی از دلایل اصلی قطع عضو در افراد مبتلا به دیابت به حساب میآید.
گاهی اوقات کنترل نکردن عفونت در افراد مبتلا به دیابت سبب ایجاد سپسیس (گندخونی) میشود. سپسیس زمانی ایجاد میشود که عفونت به جریان خون گسترش پیدا کند. سپسیس عارضه بسیار خطرناکی است که میتواند زندگی افراد را تهدید کند.
جلوگیری از زخمهای دیابتی
افراد مبتلا به دیابت میتوانند از راهکارهای خاصی برای کاهش مدت زمان بهبود زخمها استفاده کنند. این راه کارها عموماً شامل کنترل قند خون، مراقبت کامل از پا و درمان زخمها بلافاصله بعد از بروز آنها است.
مراقبت از پاهای افراد دیابتی
مراقبت مناسب از پا در بیماران دیابتی شامل موارد زیر است:
- شستن روزانه پا
- خشک کردن پا پیش از استفاده از مرطوب کنندهها
- اجتناب از راه رفتن با پای برهنه
- دقت در زمان گرفتن ناخنها
- پوشیدن کفشهای راحت و مناسب
- بازرسی روزانه پا و چک کردن داخل کفش
- در هر بار مراجعه به پزشک باید پاها بررسی شوند
درمان زخم در افراد دیابتی
افراد مبتلا به دیابت باید بر روی زخمهای خود نظارت ویژهای داشته باشند. ممکن است بعضی از زخمها به آرامی بهبود پیدا کنند، اما باز ماندن، گسترش پیدا کردن، چرک کردن یا دردناک بودن زخمها بعد از گذشت چند هفته طبیعی نیست.
ممکن است عفونت در هر زخم و شکافی ایجاد نشود، با این حال برای جلوگیری از عفونت باید زخمها را تمیز کنید و آنها را با پانسمان تمیز بپوشانید. این کار باید در مراقبت از هر زخمی به صورت روزانه تکرار شود.
معمولاً توصیه میشود که افراد دیابتی در هنگام پیاده روی، از کفش و جوراب استفاده کنند. به خصوص زمانی که زخمی در پا وجود داشته باشد. فراموش نکنید پابرهنه بودن خطر ابتلا به عفونت را افزایش میدهد.
افرادی که به هر نوع دیابت مبتلا هستند، در صورتی که روی پای خود زخمی مشاهده کردند که درمان نمیشود، باید به سرعت به دنبال معالجه آن باشند. برای مقابله با عفونت، فرد بیمار نیاز به مصرف آنتی بیوتیک خواهد داشت. در صورت شدید بودن زخم ممکن است نیاز به بستری شدن نیز وجود داشته باشد.
کنترل گلوکز (قند خون)
افرادی که سطح قند خون خود را مدیریت میکنند کمتر دچار زخمهای شدیدی میشوند که بهبود پیدا نمیکنند.
افراد مبتلا به دیابت نوع 1 برای کنترل قند خون، در تمام طول زندگی خود نیاز به انسولین خواهند داشت. افراد مبتلا به دیابت نوع 2 گزینههای بیشتری در کنار استفاده از انسولین و سایر داروها دارند. ایجاد تغییراتی در سبک زندگی مانند رژیم غذایی سالم، ورزش منظم و مدیریت وزن ممکن است سطح قند خون فرد را به میزان قابل توجهی بهبود بخشد. به این ترتیب نیاز این افراد به انسولین و داروها بسیار کمتر از افراد مبتلا به دیابت نوع 1 خواهد بود.
کربوهیدراتها اصلیترین منبع قند یا گلوکز هستند به همین دلیل رژیم غذایی با کربوهیدرات پایین برای افراد دیابتی اهمیت زیادی دارد. با این حال افراد مبتلا به دیابت نوع 1 و 2 میتوانند از یک رژیم غذایی کنترل شده همراه با کربوهیدراتها بهره مند شود. پزشک تغذیه میتواند یک برنامه غذایی فردی با مقدار مشخصی از کربوهیدرات که بدن روزانه به آنها نیاز دارد به شما پیشنهاد کند.
چشم انداز
هنگامی که فرد مبتلا به دیابت است، زخمی که بهبود نمییابد میتواند به سرعت خطرناک شود. چشم انداز مثبت در مورد زخمهایی که به آهستگی بهبود پیدا میکنند، به درمان سریع و مدیریت سطح قند خون بستگی دارد.
افراد مبتلا به دیابت در زمان بروز زخمهای عمیق و دردناک که بعد از چند روز درمان پیدا نمیکنند یا هنگام بروز عفونت در زخمها باید فوراً به پزشک معالج خود مراجعه کنند.
ترکیبی از درمانهای مختلف مانند درمان سریع با آنتی بیوتیک، تمیز کردن زخم، برداشتن یا جراحی بافت مرده و کنترل مؤثر سطح قند خون میتواند به افراد بیمار کمک کنند. در صورتی که زخم به درمان پاسخ ندهد، ممکن است قطع عضو الزامی باشد.
به طور کلی پیشگیری بهتر از درمان است به همین دلیل افراد مبتلا به دیابت باید اقدامات پیشگیرانهای انجام دهند تا خطرات و عوارض مربوط به درمان زخمهای خود را کاهش دهند.
منبع: medicalnewstoday