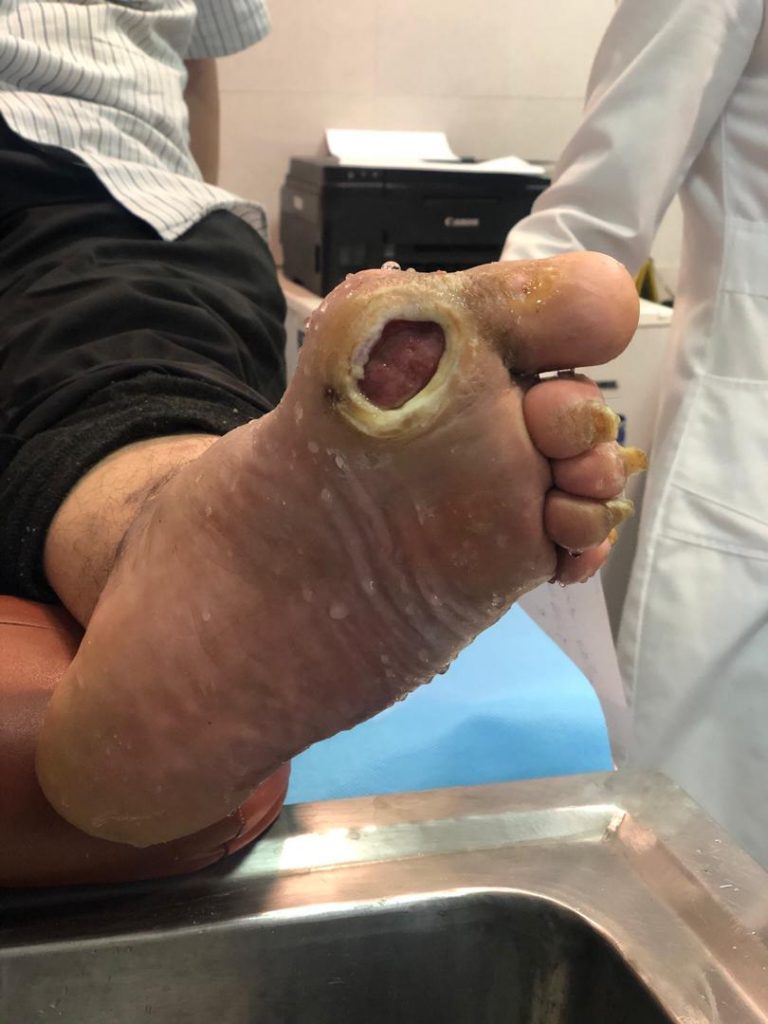
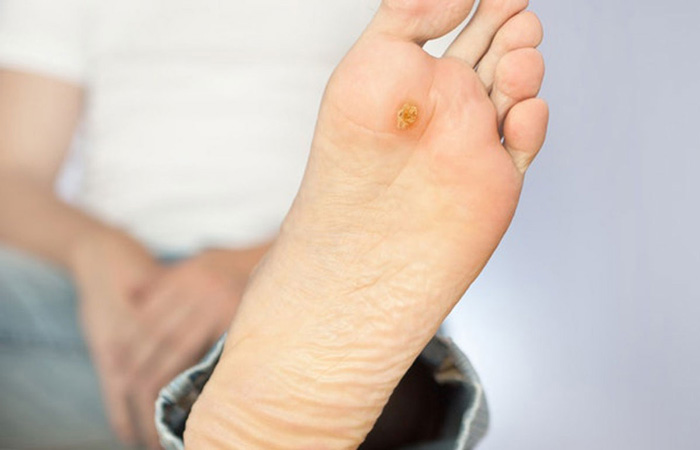
زخم پا و قطع اندام از جمله علل مهم ناتوانی در بیماران دیابتی به شمار می آید، همچنین هزینه های فیزیکی و روانی در بیماران دیابتی به دلیل بروز این عوامل رو به افزایش است. تشخیص زودهنگام و درمان عوامل خطرساز می تواند از بروز عوارض ناخواسته همچون زخم پاها و قطع اندام دیابتی پیشگیری نماید و یا حدالامکان به تعویق اندازد . در واقع در این مقاله قصد داریم به توصیه های پزشکی برای افرادی که هنوز با وجود بیماری دیابت به زخم پا و یا قطع عضو مبتلا نشده اند، بپردازیم. با رعایت این توصیه های پزشکی می توان عوامل خطرساز را شناسایی و کنترل نمود تا بدین وسیله از ایجاد زخم پای دیابتی به عمل آید. برای آشنایی بیشتر با پای دیابتی و زخم آن با ما همراه باشید.
علل ایجاد زخم پای دیابتی و عوامل خطر ساز
شناسایی عوامل خطر ساز یک عنصر اساسی برای پیشگیری از زخم پای دیابتی است . احتمال ابتلا به زخم پا در افرادی که بیش از 10 سال به این بیماری مبتلا هستند و مذکر می باشند، همچنین گلوکز (قندخون) را کنترل نمی کنند، بیشتر است.
علاوه بر موارد خطر ساز فوق، بیماری دیابت می تواند عوارض بیشتری را برای افراد داشته باشد که عبارت است از: ابتلا به بیماری قلبی، چشمی و کلیوی و غیره.
شرایط زیر باعث افزایش میزان خطر می شود
- نوروپاتی محیطی به همراه از بین رفتن حس محافظتی پا
- تغییر بیومکانیک پا در حضور نوروپاتی موجود
- علائم افزایش فشار در ناحیه ای از پا مانند قرمزی، خونریزی زیر پینه
- بد شکلی های استخوانی در پا
- اختلالات خونرسانی شریانی پاها، مانند فقدان یا کاهش نبض پا
- سابقه قبلی زخم و یا قطع اندام در پا
- اختلال شدید در رویش ناخن ها
معاینه پا
- تمام افراد دچار دیابت باید به صورت سالانه تحت آزمایش و معاینه پا جهت ارزیابی و یافتن خطرات ایجاد زخم در پا قرار گیرند. این بررسی ها باید شامل ارزیابی حس پا، ساختار و بیومکانیک پا، وضعیت خونرسانی پا و همچنین وضعیت پوست پا باشد. بیمارانی که یک یا چند عامل خطر ساز ایجاد زخم را دارا هستند، باید با توالی بیشتری جهت معاینه مراجعه نمایند.
- بیماران دچار نوروپاتی محیطی باید در هر ویزیت انجام شده در نزد متخصصان تحت معاینه وضعیت پا قرار گیرند.
- بررسی وضعیت نورولوژیک در بیماران کم خطر باید شامل بررسی حس پوست پا با استفاده از تست مونوفیلامان باشد.
- ارزیابی اولیه جهت بررسی خونرسانی اندام های تحتانی باید شامل ارزیابی سابقه لنگش ناشی از نرسیدن خون به اندام های تحتانی و بررسی نبض اندام ها باشد. پوست باید جهت وجود زخم یا آسیب های پوستی از جمله در بین انگشتان و نیز زیر سر متاتارس ها بررسی شود.
- وجود قرمزی، گرمی و یا پینه ممکن است نشان دهنده وجود آسیب باشد و احتمال ایجاد زخم را در آینده نزدیک نشان دهد.
- بدشکلی های استخوانی، محدودیت حرکت مفاصل و اشکالات تعادل و راه رفتن باید مورد ارزیابی قرار گیرد.
پیشگیری در شرایط پر خطر
- پلی نوروپاتی قرینه انتهای اندام های تحتانی یک تعیین کننده مهم در ایجاد زخم و قطع اندام در آینده است.
- ایجاد نوروپاتی با پایین نگه داشتن سطح قند خون تا حد ممکن قابل پیشگیری است.
- قطع سیگار باید برای کاهش خطر مشکلات عروقی مورد توجه قرار گیرد.
- ارجاع در زمان مناسب به یک متخصص پا یک امر حیاتی است.
درمان شرایط پر خطر
- بیماران دچار نوروپاتی و یا دچار نقاط افزایش فشار در کف پا ممکن است با استفاده از کفش پیاده روی مناسب یا کفش ورزشی تحت درمان اولیه قرار گیرد.
- بیماران باید در زمینه از بین رفتن حس پا و روش های جایگزینی حس های دیگر مانند حس کردن با دست، مشاهده با چشم جهت یافتن مشکلات پا مورد آموزش قرار گیرند .
- بیمارانی که نقاط افزایش فشار در کف پا مانند قرمزی، گرمی و پینه دارند، باید از کفش های مناسب که میزان فشار را پخش کرده تا تمرکز آن را در یک نقطه کاهش دهد، استفاده نمایند.
- بیمارانی که بدشکلی استخوانی مانند انگشت چکشی یا برجسته شدن سر متاتارس ها دارند ممکن است نیاز به کفش های عریض تر و یا با عمق بیشتر داشته باشند.
- بیمارانی که بدشکلی پا در آن ها شدیدتر است، مانند بیماران دچار پای شارکو، معمولا نمی توانند از کفش های معمولی استفاده نمایند، این افراد ممکن است نیاز به کفش های قالب گیری شده داشته باشند.
- ارزیابی اولیه جهت بررسی اختلالات خونرسانی شریانی باید به صورت پرسیدن شرح حال از وضعیت بیمار باشد که در این زمان معمولا شرح حال از بیمار در خصوص وجود لنگش به دنبال راه رفتن گرفته می شود و همچنین بررسی نبض پاها انجام میشود. اندازه گیری اندکس پایی بازویی را مد نظر داشته باشید، چرا که بسیاری از بیماران دچار اختلال خونرسانی شریانی بدون علامت هستند.
- بیمارانی که اختلال شدید در اندکس پایی بازویی دارند، باید برای ارزیابی کامل تر عروقی به پزشک قلب و عروق ارجاع داده شوند . لازم به ذکر است که، ورزش کردن، دارو و همچنین درمان جراحی را مد نظر داشته باشیم.
- در صورت وجود خشکی پوست و قارچ پوستی بهتر است از اتلاف وقت پیشگیری شود و درمان سریعا انجام گردد تا از بروز آسیب های جدی پیشگیری شود .
آموزش بیمار
- بیماران دیابتی که احتمال ابتلا به زخم پا در آنان زیاد است، باید در خصوص عوامل خطر ساز و روش های کنترل آن ها آموزش ببینند .
- ابتدا باید از وضعیت فعلی و سطح آگاهی بیمار درخصوص بیماری و درمان آن مطلع شویم .
- بیماران پر خطر باید در مورد اثر از بین رفتن حس محافظتی پا، اهمیت چک کردن روزانه پا و همچنین روش های مراقبت مناسبت پا از جمله مراقبت پوست و ناخن آموزش لازم را دریافت نمایند. همچنین باید به این بیماران در مورد انتخاب کفش مناسب راهنمایی های لازم داده شود.
- دانش و فهم بیمار در مورد توانایی ها، مشکلات پا، روش های ارزیابی پا و مراقبت از آن ها باید مورد ارزیابی مجدد قرار گیرد.
- استفاده از کفش های نو باید در بیماران دچار نوروپاتی به تدریج شروع شود تا از ایجاد زخم و تاول جلوگیری شود.
- بیمارانی که دچار اختلالات بینایی، محدودیت های حرکتی و مشکلات شناختی هستند، باید شناسایی شوند و آموزش های لازم به همراهان آن ها جهت مراقبت از پا داده شود.
- همچنین بیماران کم خطر نیز می توانند از آموزش در مورد مراقبت از پا و استفاده از کفش مناسب بهره مند گردند .
آموزش مراقبت ها
- تمام افرادی که در مراقبت از پای دیابتی نقش دارند باید قادر به انجام تست های غربالگری جهت ارزیابی مشکلات نورولوژیک، شریانی، پوستی، استخوانی و عضلانی باشند.
- مراقب های پای دیابتی ممکن است نیاز به آموزش بیشتر در زمینه ارزیابی بیماران پر خطر داشته باشند.
توصیه ها و نتیجه گیری
- تمام بیماران دیابتی باید سالی یک بار تحت معاینه پا قرار گیرند تا در صورت وجود عوامل خطر ساز و ابتلا به زخم پا مورد ارزیابی قرار گیرند . این معاینات باید شامل بررسی حس پوستی پا، شکل و ساختار پا، بیومکانیک آن وضعیت عروقی و همچنین وضعیت پوست باشد.
- بیمارانی که یک یا چند عامل خطر ساز دارند باید به دفعات بیشتری از نظر ایجاد مشکلات جدید مورد ارزیابی قرار گیرند.
- بیماران دچار نوروپاتی باید در تمام ویزیت هایشان که جهت کنترل قند مراجعه می کنند، تحت معاینه پا قرار گیرند.
- بررسی شرایط نورولوژی در پاهای کم خطر باید شامل ارزیابی حس پا با تست مونوفیلامان باشد.
- بیماران دیابتی که شرایط پر خطر دارند باید در مورد عوامل خطرساز و روش های کنترل آن مورد آموزش قرار گیرند.
- غربالگری اولیه برای بررسی وضعیت خونرسانی اندام تحتانی باید شامل بررسی سابقه لنگش که گاهی به دنبال انجام فعالیت ایجاد می شود و ارزیابی نبض پاها باشد.
- ارزیابی اندکس پایی بازویی باید مد نظر قرار گیرد چرا که بسیاری از بیماران بدون علامت هستند.